Die Studie zeigt ein deutliches Bild der aktuellen und zukünftigen Gesundheitsversorgung in Deutschland sowie der Einordnung der Krankenhausreform (KHVVG) aus Sicht der befragten Akteursgruppen. Diese setzten sich aus folgenden Kategorien zusammen: Klinikleitung & Klinikverbände, Medizin & Pflege, Politik & Ministerien, Versicherungen & Sozialverbände sowie externe Experten.
1. Ausgangslage: Kritische Einschätzung der Gesundheitsversorgung in Deutschland
Die aktuelle Gesundheitsversorgung in Deutschland wird kritisch bewertet: 86 % der Befragten nehmen im Vergleich zur Vergangenheit keine wesentlichen Verbesserungen wahr. Wesentliche Kritikpunkte sind Reglementierungen durch Politik und Verwaltung, Sektorensilos und Qualitätsrisiken durch Doppelstrukturen. Gleichzeitig zeigen sich 60 % zuversichtlich und erwarten deutliche Verbesserungen vor allem bezogen auf die medizinische und strukturelle Qualität der Gesundheitsversorgung. Deutliche Verschlechterung prognostizieren die Befragten in Hinblick auf die Versorgungssicherheit.
2. Krankenhausreform nur partiell ein Erfolgskonzept
Die Studie zeigt, dass die geplante Krankenhausreform vor allem dort überzeugt, wo es um medizinische Ergebnisqualität und Strukturqualität geht. Leistungskonzentration, schnellerer Zugang zu spezialisierten Einrichtungen, gut abgestimmte Prozesse, konsequente Ambulantisierung, digitale Entlastung sowie tragfähige Versorgungsstrukturen werden als klare Stärken der Krankenhausreform gesehen.

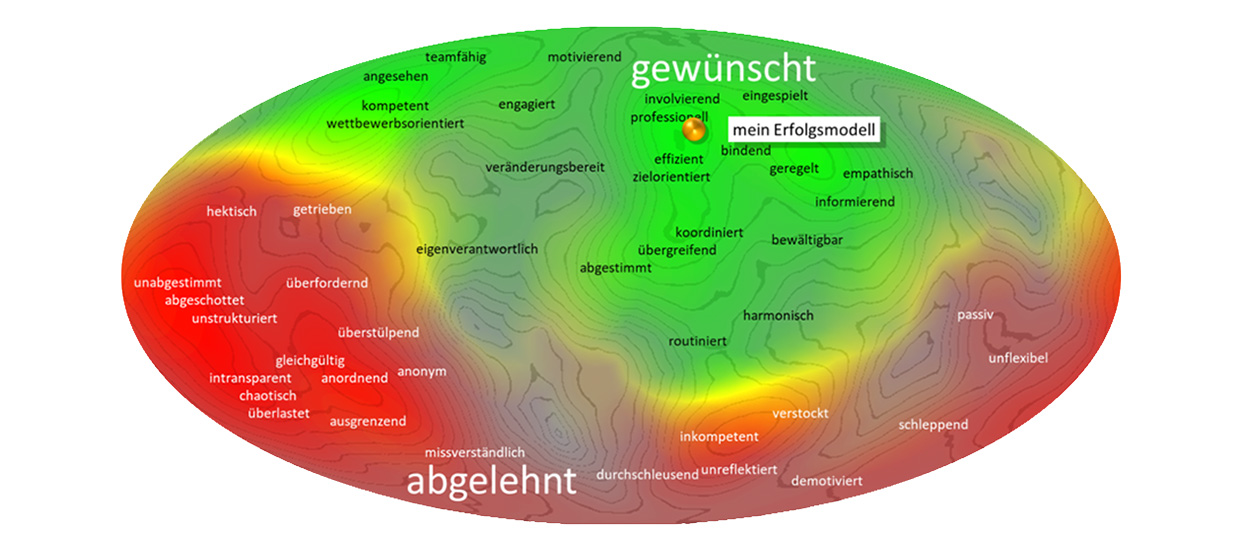
Abbildung 1: Positionierung von Befragungselementen auf einer mathematisch berechneten semantischen Landkarte. Die „Krankenhausreform“ wird ähnlich bewertet wie die „Gesundheitsversorgung in Zukunft”. Der Abstand zum „Ideal Gesundheitsversorgung” zeigt deutliches Optimierungspotential bzw. dass die beiden Elemente lediglich partiell die Vorstellungen einer idealen Gesundheitsversorgung erfüllen.
Gleichzeitig werden deutliche Schwächen in der aktuellen Ausgestaltung wahrgenommen. Dazu gehören starke Reglementierungen, hohe Bürokratie und ökonomische Vorgaben, die den Zugang und den Behandlungsspielraum einschränken. Zudem müssen Patientinnen und Patienten oft weitere Wege in Kauf nehmen, da nicht mehr jedes Krankenhaus alle Leistungen anbietet und der Zugang regional eingeschränkt ist. Ein zentraler Aspekt bleibt darüber hinaus unberücksichtigt: Ein umfassender Gesamtblick, also eine vernetzte, ganzheitliche und ausgewogene Steuerung der Patienten, wird in der Reform bislang kaum thematisiert.
3. Zielkonflikt ideale Gesundheitsversorgung
Als Ergebnis der Clusteranalyse konnten drei deutlich unterscheidbare empirische Gruppen mit unterschiedlichen Erwartungen an die Gesundheitsversorgung identifiziert werden:
- Die Gruppe „Verlässliche Daseinsvorsorge” legt den Fokus auf eine umfassende und flächendeckende Versorgung, medizinische Notwendigkeit und fachliche Eigenverantwortung. In allen diesen Punkten wird die Reform als unzureichend wahrgenommen. In dieser Gruppe sind die Befragten der Kategorien Klinikleitung & Klinikverbände sowie Medizin & Pflege überdurchschnittlich vertreten.
- Die Gruppe „Hochwertige Behandlung” bewertet die Reform sehr positiv, da sie zentrale Anliegen wie Leistungskonzentration, fachliche Exzellenz, moderne Infrastruktur und schnellen Zugang zu Leistungen erfüllt.
- Die Gruppe „Zukunftsfähige Strukturen” sieht insbesondere Fortschritte bei Versorgungsstrukturen, Primärarztmodellen und Ambulantisierung. Gleichzeitig äußert sie Kritik, weil zentrale Erwartungen wie eine ausgewogene Balance zwischen Qualität und Wirtschaftlichkeit sowie eine abgestimmte Patientensteuerung in der Reform aus ihrer Sicht nicht ausreichend berücksichtigt werden.
4. Übergreifende Patientensteuerung als wichtigster Stellhebel
Die größte Hebelwirkung für eine tragfähige Reform liegt im Dreiklang aus übergreifender Patientensteuerung, intelligenter Steuerung der Patientenwege vor Ort sowie gezielter Förderung der Krankenhausinfrastruktur. Insbesondere die sektorenübergreifende Patientensteuerung erzeugt bei allen Akteursgruppen eine entscheidende Hebelwirkung – bleibt aber im aktuellen Reformprozess unterrepräsentiert. Auch die jüngste Bundesratsdebatte zum Krankenhausreformanpassungsgesetz (KHAG) hat diese Leerstelle deutlich adressiert: Gefordert wurden Nachbesserungen bei medizinisch-pflegerischer Versorgung, Leistungsspektrum, Qualitätsanforderungen und finanzieller Absicherung neuer Versorgungsstrukturen. Die Diskussionen unterstreichen, dass es in diesem zentralen Reformfeld bislang an grundlegenden Voraussetzungen fehlt.
5. Fünf Handlungsfelder im Fokus
Der Zielkonflikt der drei Perspektiven hinsichtlich einer idealen Gesundheitsversorgung wird durch die Krankenhausreform nur zum Teil aufgelöst. In der Studie lassen sich fünf zentrale Handlungsfelder identifizieren. Sie betreffen zum einen Themen, die in der Reform bislang unzureichend berücksichtigt wurden, und spiegeln zum anderen Schnittmengen der drei Idealvorstellungen wider – Bereiche also, denen eine besondere Relevanz zukommt und die eine entsprechend hohe Hebelwirkung entfalten:
1. Bürokratieabbau und Stärkung der Eigenverantwortlichkeit: Die Erwartungen wurden bislang enttäuscht – statt Abbau erleben viele Akteure lediglich eine Verschiebung der Bürokratie.
2. Versorgungssicherung: Hier wird insbesondere von der Gruppe „Verlässliche Daseinsversorge” das große Risiko gesehen, dass die Reform auf Kosten der heute zumindest weitestgehend gegebenen Versorgungssicherheit geplant wird.
3. Förderung der Krankenhausinfrastruktur: Die Reform bietet hier einen großen Fördertopf – doch ob die Fördermittel ausreichen und tatsächlich dort ankommen, wo es sinnvoll ist, scheint fraglich.
4. Patientensteuerung am Krankenhaus: Hier bleiben strukturelle Impulse bislang aus, gleichzeitig stellt die Patientensteuerung – sowohl innerhalb einzelner Häuser als auch standortübergreifend – schon heute eine wichtige und notwendige Handlungsoption dar, die nicht zwingend auf gesetzliche Anpassungen angewiesen ist.
5. Sektorenübergreifende Steuerung: Zwar nimmt die Krankenhausreform das vorherrschende Silodenken als Problem auf, doch sind diese Ansätze nicht ausgereift und es zeigt sich erneut mehr „Stückwerk“ als verbindliches Gesamtkonzept – beispielhaft seien fehlende Eckpunkte zu Sektorenübergreifenden Versorgungszentren wie auch das strikte Ausklammern der Bereiche Prävention, Reha und Nachsorge genannt.
Fazit: Gesamtblick statt Stückwerk mit speziellem Fokus auf übergreifender Patientensteuerung
Die größte Hebelwirkung für eine tragfähige Reform liegt im Dreiklang aus sektorenübergreifender Versorgung, intelligenter Patientensteuerung vor Ort sowie die gezielte Förderung der Krankenhausinfrastruktur.

Abbildung 2: Fünf zentrale Handlungsfelder hin zu einer zukunftsfähigen Gesundheitsversorgung
Insbesondere die sektorenübergreifende Versorgung wird von nahezu allen Akteursgruppen thematisiert und verdient besondere Aufmerksamkeit. Denn obwohl sie derzeit in der Diskussion kaum Berücksichtigung findet, entfaltet sie nachweislich einen enormen Veränderungseffekt auf alle drei analysierten Schwerpunktgruppen.
Die Sicherstellung einer sektorübergreifenden Versorgung würde nicht nur den heute vorherrschenden Sektorensilos entgegenwirken, sondern ganz praktisch die Versorgungssicherung adressieren, die aus Perspektive der Befragten durch die Krankenhausreform ernsthaft bedroht erscheint. Sie würde somit einen zentralen Lösungsansatz liefern, ein hohes Versorgungsniveau sicherzustellen – trotz der anstehenden notwendigen Veränderungen.
Weitere Informationen
Weitere Informationen sowie die Ergebnispräsentation als Video und als PDF-Download finden sich auf der eingerichteten Studienseite: https://nextpractice.net/Krankenhausreform
* Siehe Gender-Hinweis